ポリファーマシーってなに?
「ポリファーマシー」とは、「多くの」という意味をもつ「Poly」、「調剤・薬局」の意味を持つ「Pharmacy」 という2つの言葉を組み合わせて作られた言葉で、直訳すると「多くの調剤・薬局」などと訳されます。それを「多くの薬剤の併用によっておこる副作用や有害事象」の意味をなす言葉として使われています。「多剤服用」と考えて良いと思います。
昨今、内服薬が多くなりがちな高齢者に対する問題としても提起されています。
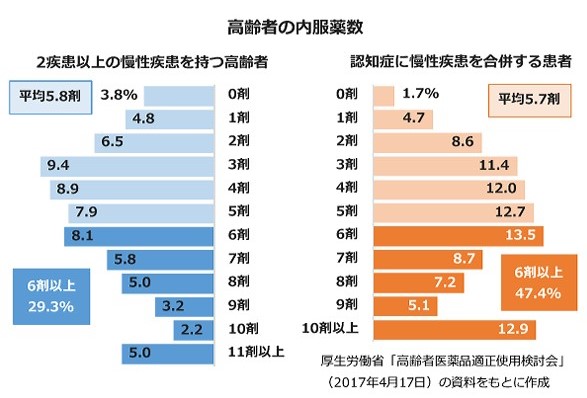
「多剤」の服用が何種類からかという定義はありませんが、一般的には6種類以上の薬を服用した場合に用いられることが多いようです。1~3種類の服用例に比べて、6種類以上の服用例では薬に関連する有害事象の頻度が増加することが知られているためです。
なぜ、内服薬は増えてしまうのか?
ポリファーマシーの原因として、以下のことが考えられます。
- 疾患や症状の多さ
患者さんのかかっている疾患や訴える症状が多いと、クスリは増える。 - 受診医療機関が多い
受診医療機関が多いと、専門ごとにそれぞれの医師がそれぞれの処方をし、クスリが増える。 - 薬効の反する薬剤が一緒に処方されていることがある
下剤と整腸剤など、薬効の相反する薬剤が併用され続けている。 - 薬剤によって疾患・症状が作られてしまう
薬剤の副作用や飲み合わせによって、新たな疾患や症状が生まれ、更にクスリが増える。
(慢性疼痛に処方する鎮痛剤の副反応が便秘で、便秘薬併用等) - 薬剤情報のアップデート不足
有効と思われていた薬剤が、実は無効・効果が乏しい、という薬が漫然と処方されている。
(骨粗鬆症に対するカルシウム製剤等) - 処方する医師の努力不足
内服薬の多さに対する医師の関心の低さ、処方を見直す医師の努力不足。 - 内服薬・処方薬が多いほど収益が増える薬局の収益構造
処方薬が増えれば儲かる仕組みになっている。 - 自身の内服薬に対する関心の低さ
自身の薬剤がなんのために使われているか把握していない場合が多く、おまかせ状態。
これは国民皆保険の弊害でもあるのですが、「自分の身は自分で守る」という意識が希薄
ポリファーマシーの原因は多岐にわたります。
どのようにして対処していくべきでしょうか。
クスリを見直そう
内服薬を減らすには、患者さん自身がどんな薬を服用しているかを知ることは重要です。しかし、「薬を減らしてほしい!!」と医師に言えない方も多いのではないでしょうか。もちろん医師も患者さんの服薬数・服薬回数が多くなっていないか、薬の飲み忘れがなく きちんと処方通りに服用できているのか、意識することが大切です。
私が外来で行っている主な減薬方法は、
- 内服回数の多い薬剤を、同様の効果を持つ他剤に変更する
1日3回の薬を1日1回タイプの薬剤に変更 - 違う薬効の薬剤を一つにまとめる
たとえば、高血圧+脂質異常症、併せて2錠になる内服を合剤と呼ばれる1錠なのに2つの薬効があるものに変える - 効果の相反する薬剤をやめる
たとえば、整腸剤と下剤の併用→思いきってどっちも中止にするか一つにする - 薬剤の副作用出現を注意して併用されている薬剤の見直しをする
痛み止めが多いです。ロキソニンに対する胃薬等。 - 副反応を起こしている可能性のある薬剤をやめる
- 効果がよくわからない薬剤をやめる
お守り、みたいなクスリのこと。効いてるかわからないけど、心配だから飲む、のような意味合いで処方されている薬剤の有無を確認。 - 患者さんの訴えを再確認。
薬剤の不要な追加・増量を回避する
たとえば「便秘なんです」という訴えに対し、本当に便秘なのかを聞く。
「毎日排便がないと気が済まない」という便秘ファンタジーを除外する。
こうした観点で内服薬を整理していくことができれば、飲み忘れ減少、無駄な薬減少、医療費・薬剤費の削減につながるかもしれません。
しかし、薬を減らすことは現実には簡単ではありません。
例えば、抗血栓薬をのんでいる人が急に服薬をやめれば、脳梗塞などのリスクは当然高くなります。どの薬は必要で、どの薬はやめてもよいか、個々の健康状態に応じて慎重に検討する必要があります。
なかには『薬がないと不安』などの理由で薬を欲しがる人がいます。そういう患者さんに薬を減らそう!!と言っても別の病院に行ってしまいます。そして、別でもらいます。
減薬は病気だけでなく、本人の希望やライフスタイルに合わせて計画的に行わないとうまくいかないことが多々あります。
私はポリファーマシーを減らす心がけとして、病気の本質と治療が必要な根拠を患者さんには知っていただきたいなと思っています。外来の短い時間での説明では私の力不足もあり、不十分な面もあるかもしれません。しかし、病気や治療内容に関して、知りたいことや疑問があったら、ためらわず私に説明を求めて欲しいと思います。
処方内容の見直し、本当に必要な薬を処方されているのか、必ずしも必要ではない薬が処方されていないかを、吟味するようにしています。
薬を減らすために皆さん自身でもできることがあります。
一つは、薬をもらう薬局を1か所に決めることです。複数の薬局で薬をもらうと、薬剤師が処方の内容を把握しにくく、同じところでもらっていれば薬の数や副作用、薬効が重複していないかなどに薬剤師が気づきやすいです。
二つめはお薬手帳の活用です。お薬手帳には、所有者の基本情報、アレルギー、副作用の有無、過去の病歴、かかりつけ医・薬局、服用薬に関する情報、処方された薬の名前、使用量、服用回数・方法・期間などが記載されています。薬局の窓口で処方箋と一緒に提出する他、医師や薬剤師に相談があるとき、市販薬や健康食品を買うときにもお見せください。市販薬を購入した際には、ご自身で記録しておくのもオススメです。
お薬手帳を複数所持している方は、ほかの医療機関で処方された薬との飲み合わせや重複している薬の確認が出来なくなりますので、病院や薬局ごとに手帳を分けずに一冊にまとめましょう。急な入院時の薬の管理や災害などの緊急時の備えに役立ちます。
そして、ポリファーマシーを回避するために多剤併用を避けるよう私たち医師をはじめとする医療スタッフの心がけも大切と考えています。
減薬は絶対に、自己判断で行わないでください。
注意!
「多すぎる薬は減らす」ことは大事ですが、「薬を使わなくていい」ということではありません!!
最後に糖尿病や高血圧があって、心筋梗塞を発症してしまうと、心臓病の薬(抗血小板薬や心保護薬など)も加わるため、どうしても薬の種類が増えてしまうことは否めません。生活習慣病の患者さんに関しては、自身の病気を適切にコントロールすることにより、脳梗塞や心筋梗塞などの血管障害を予防することが、ポリファーマシ―も予防することにつながると思います。











